PCOS u kobiet – dlaczego nie jesteś „skazana” na objawy i co naprawdę można z tym zrobić?
Zespół policystycznych jajników (PCOS) to jedno z najczęstszych zaburzeń hormonalnych u kobiet w wieku rozrodczym. Mimo rosnącej wiedzy naukowej, wiele pacjentek nadal spotyka się z komunikatami sugerującymi, że „nic się nie da zrobić” albo że problemy z cyklem, owulacją czy płodnością są czymś nieuniknionym.
To nie jest prawda.
PCOS nie jest „urodą”, wyrokiem ani stanem, z którym trzeba się pogodzić. To zaburzenie o konkretnych mechanizmach metabolicznych i hormonalnych, na które w wielu przypadkach można realnie wpłynąć.
PCOS – z czym najczęściej mierzą się kobiety?
PCOS może objawiać się bardzo różnie, jednak do najczęstszych problemów należą:
- nieregularne lub zanikające miesiączki,
- brak owulacji,
- podwyższone androgeny (np. testosteron),
- trądzik hormonalny,
- nadmierne owłosienie (hirsutyzm),
- wypadanie włosów,
- insulinooporność,
- trudności z zajściem w ciążę,
- przewlekłe zmęczenie i obniżone samopoczucie.
Warto podkreślić, że żaden z tych objawów nie musi być stanem permanentnym. Odpowiednio dobrane działania potrafią znacząco zmniejszyć ich nasilenie, a w wielu przypadkach doprowadzić do ich ustąpienia.
Jeśli chcesz szerzej zrozumieć, jak przywracać owulację i regulować cykl w praktyce, przeczytaj również artykuł: PCOS – jak przywrócić owulację i uregulować cykl?.
PCOS ma różne przyczyny – dlatego nie ma jednego schematu
Jednym z największych błędów w podejściu do PCOS jest traktowanie go jako jednorodnej jednostki chorobowej. W rzeczywistości:
- u części kobiet dominuje insulinooporność,
- u innych przewlekły stan zapalny,
- u kolejnych zaburzenia osi stresu,
- bardzo często nakłada się kilka mechanizmów jednocześnie.
Dlatego skuteczna strategia zawsze powinna koncentrować się na przyczynie zaburzeń, a nie wyłącznie na tłumieniu objawów.
Fundamenty wspierania zdrowia hormonalnego w PCOS
1. Stabilny poziom glukozy i insuliny
Jednym z kluczowych filarów postępowania w PCOS jest ograniczenie gwałtownych skoków glukozy i insuliny. Nadmiar insuliny:
- stymuluje produkcję androgenów,
- zaburza owulację,
- nasila nieregularność cyklu.
Stabilna glikemia to realne wsparcie dla jajników i osi hormonalnej. Szerzej o praktycznych krokach regulujących gospodarkę glukozowo-insulinową piszemy w artykule: Insulinooporność u kobiet – 3 proste kroki dla hormonów i cyklu .
2. Dieta bogata w składniki odżywcze
Organizm z PCOS potrzebuje wysokiej gęstości odżywczej, a nie restrykcji. W praktyce oznacza to:
- regularne spożycie warzyw (minimum 400–500 g dziennie),
- obecność owoców jako źródła antyoksydantów,
- bazowanie na węglowodanach pełnoziarnistych zamiast wysoko przetworzonych,
- różnorodne źródła białka (ryby, jaja, mięso, strączki),
- tłuszcze wspierające gospodarkę hormonalną,
- ograniczenie żywności wysokoprzetworzonej.
U kobiet dobrze tolerujących nabiał często korzystne okazują się produkty kozie i owcze, które są łagodniejsze dla układu odpornościowego i jelit.
Warto pamiętać, że zbyt niska kaloryczność diety może dodatkowo pogłębiać zaburzenia owulacji i progesteronu – mechanizm ten opisujemy dokładnie w artykule: Zbyt niska kaloryczność a hormony kobiet .
3. Jelita jako element regulacji hormonów
Jelita odgrywają istotną rolę w:
- wchłanianiu składników odżywczych,
- metabolizmie estrogenów,
- regulacji stanu zapalnego.
Zaburzenia mikrobioty mogą nasilać objawy PCOS, dlatego u wielu kobiet uzasadnione jest wsparcie jelit poprzez dietę, błonnik oraz odpowiednio dobrane probiotyki.
4. Sen i rytm dobowy
Niedobór snu oraz nieregularny rytm dobowy:
- podnoszą poziom kortyzolu,
- nasilają insulinooporność,
- mogą wpływać na podwyższenie LH.
Poprawa jakości snu często przekłada się na lepszą regulację cyklu miesiączkowego.
5. Aktywność fizyczna – umiarkowana i regularna
Ruch jest jednym z najskuteczniejszych narzędzi poprawy wrażliwości insulinowej. Jednocześnie:
- zbyt intensywne, codzienne treningi mogą działać odwrotnie,
- przewlekłe przeciążenie fizyczne nasila stres hormonalny.
Najlepsze efekty przynosi regularna, umiarkowana aktywność, dopasowana do możliwości organizmu.
6. Redukcja przewlekłego stresu
Stres ma bezpośredni wpływ na gospodarkę hormonalną. Jego przewlekłe działanie:
- obniża progesteron,
- zaburza owulację,
- nasila objawy PCOS.
Relacje między kortyzolem a cyklem miesiączkowym opisujemy szerzej w artykule: Jak stres wpływa na cykl menstruacyjny? .
7. Suplementacja – celowana, nie przypadkowa
U kobiet z PCOS bardzo często obserwuje się niedobory oraz zwiększone zapotrzebowanie na określone składniki, które mają bezpośredni wpływ na owulację, wrażliwość insulinową, poziom androgenów i przebieg cyklu miesiączkowego.
Do najczęściej wymagających wsparcia należą:
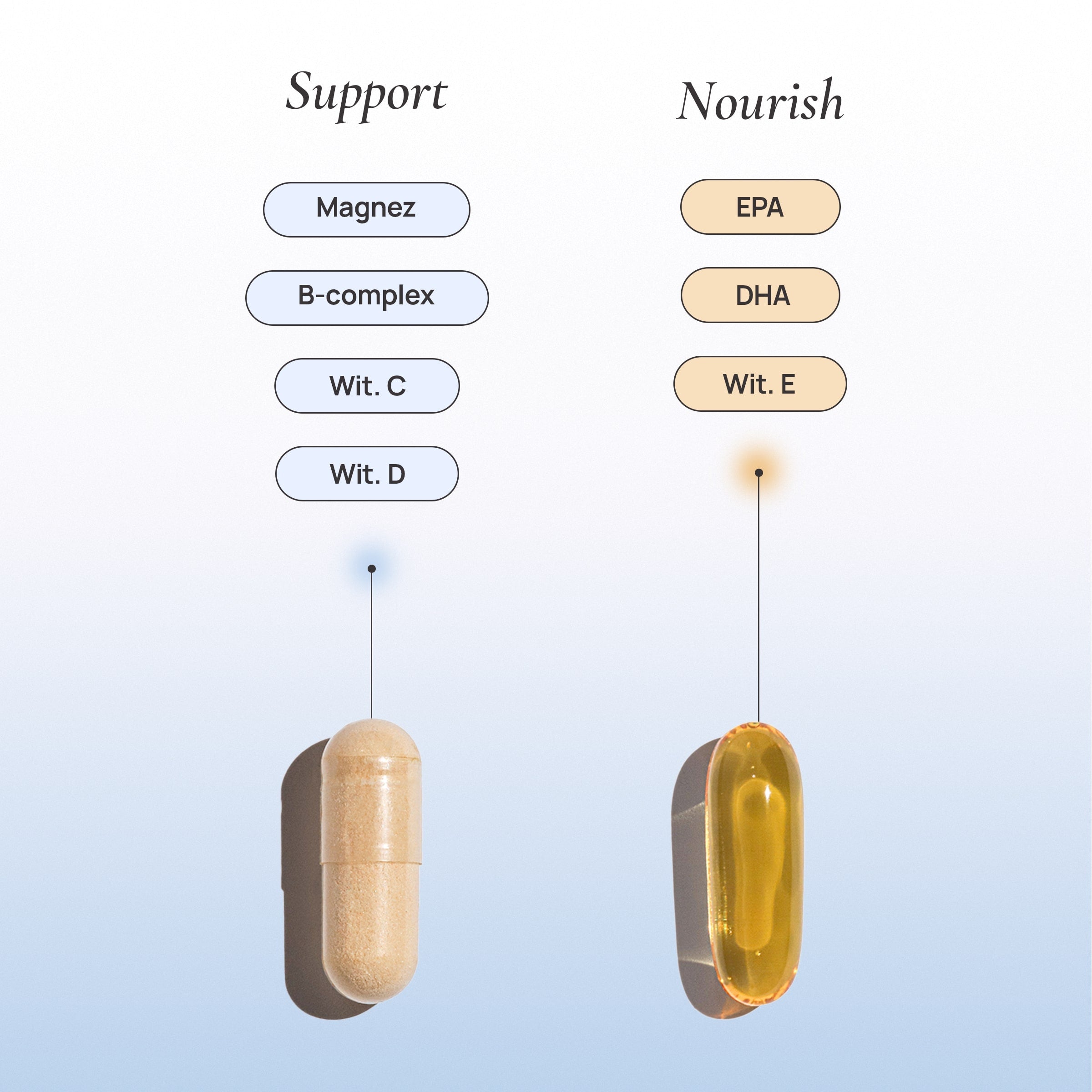
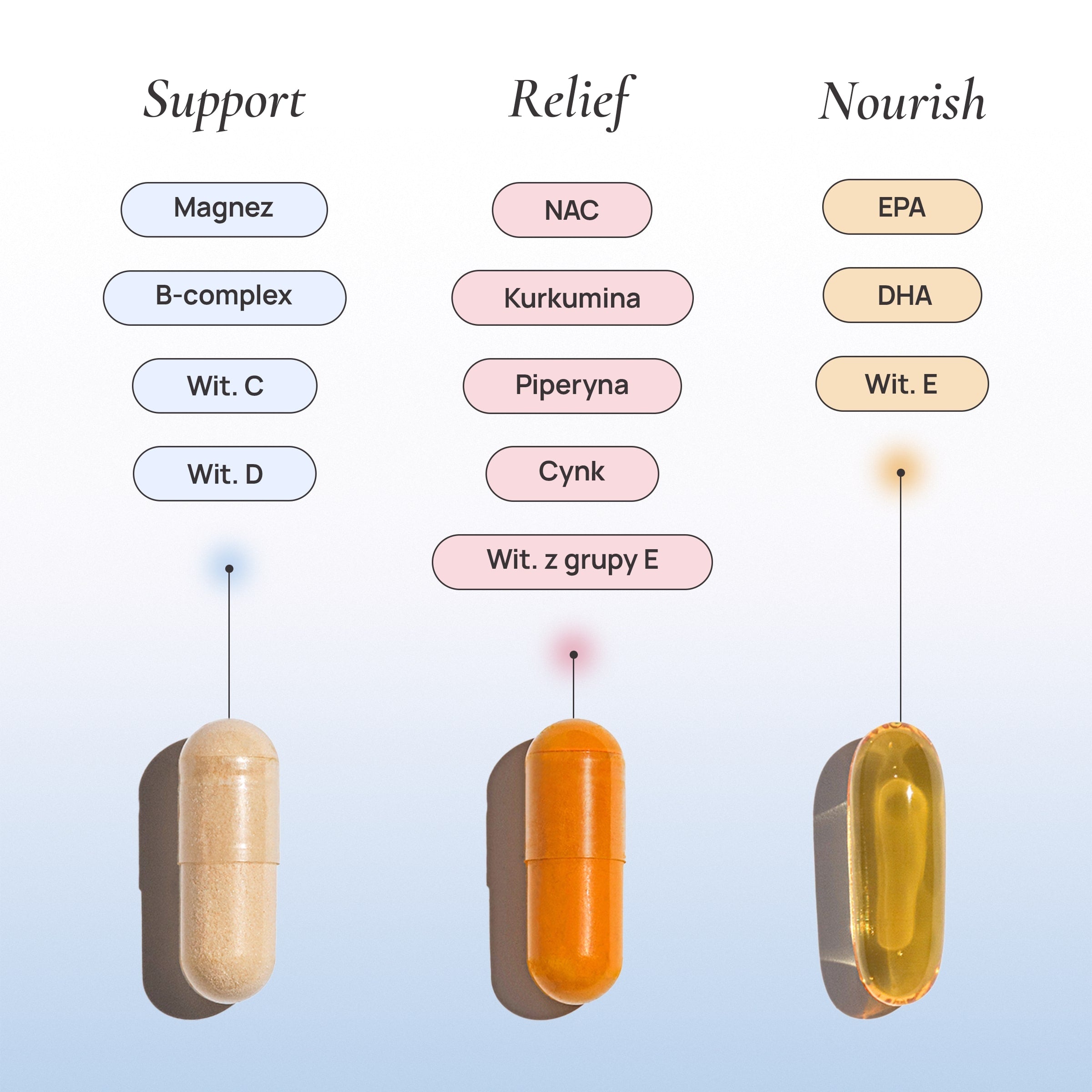
- witamina D – jej niski poziom wiąże się z mniejszą szansą na owulację i nasileniem insulinooporności,
- magnez – wspiera wrażliwość insulinową, pracę tarczycy i układ nerwowy,
- cynk – uczestniczy w regulacji androgenów, sprzyja owulacji i produkcji progesteronu,
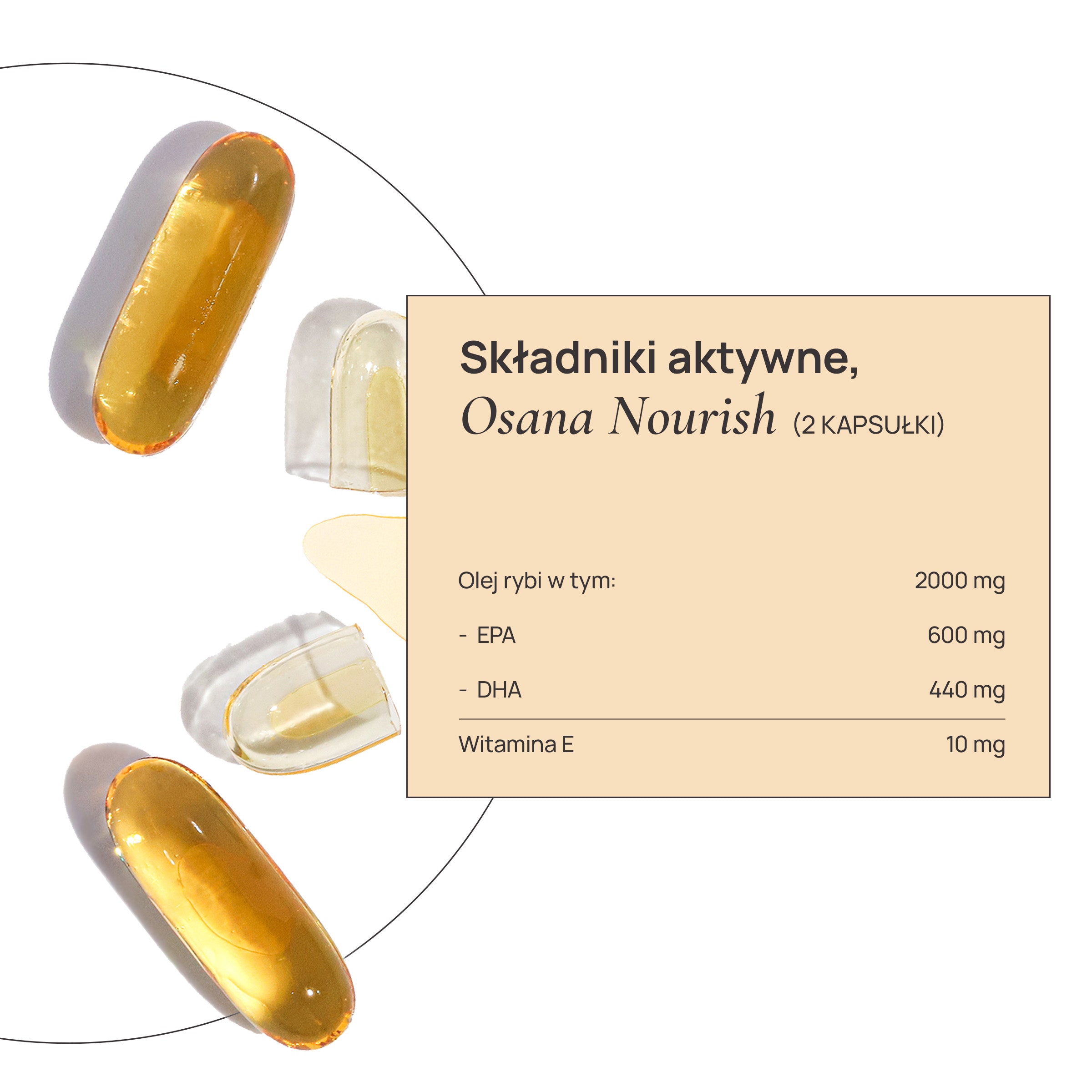
- kwasy omega-3 (EPA i DHA) – działają przeciwzapalnie, wspierają wrażliwość insulinową i funkcjonowanie jajników,
- N-acetylocysteina (NAC) – poprzez wpływ na glutation wspiera redukcję stresu oksydacyjnego, metabolizm estrogenów i pracę wątroby,
- folian (aktywna forma kwasu foliowego) – kluczowy dla prawidłowych podziałów komórkowych, owulacji i przygotowania organizmu do ciąży; w PCOS często obserwuje się jego funkcjonalne niedobory.
Suplementacja w PCOS nie powinna być przypadkowa ani „na wszelki wypadek”. Najlepsze efekty przynosi wtedy, gdy:
- wynika z objawów i/lub badań,
- uwzględnia mechanizmy dominujące w danym typie PCOS (metaboliczne, zapalne, stresowe),
- stanowi uzupełnienie diety i stylu życia, a nie ich zastępstwo.
W ofercie Osana dostępne są składniki kluczowe w strategii wspierania kobiet z PCOS – m.in. omega-3 (Osana Nourish), NAC i cynk (Osana Relief), magnez, witamina D oraz folian (Osana Support) – opracowane jako elementy kompleksowego, fizjologicznego podejścia do zdrowia hormonalnego kobiet.
PCOS to nie wyrok – to sygnał, że organizm potrzebuje wsparcia
PCOS nie oznacza, że jesteś skazana na:
- trądzik,
- nadmierne owłosienie,
- nieregularne miesiączki,
- brak owulacji,
- problemy z płodnością,
- złe samopoczucie.
Oznacza natomiast, że organizm wysyła sygnał, iż równowaga metaboliczna i hormonalna została zaburzona – a to coś, nad czym można pracować.
W Osana tworzymy suplementy jako element szerszej strategii wspierania zdrowia kobiet – opartej na fizjologii, nauce i realnych potrzebach organizmu. Bo PCOS to nie „taka uroda”. To proces, który można świadomie i skutecznie regulować.
Bibliografia:
- Li P, Shuai P, Shen S, Zheng H, Sun P, Zhang R, et al. Perturbations in gut microbiota composition in patients with polycystic ovary syndrome: a systematic review and meta-analysis. BMC Med. 2023 Aug 9;21(1):302. doi:10.1186/s12916-023-02975-8. PMID:37559119.
- Min Q, Geng H, Gao Q, Xu M. The association between gut microbiome and PCOS: evidence from meta-analysis and two-sample mendelian randomization. Front Microbiol. 2023 Jul 24;14:1203902. doi:10.3389/fmicb.2023.1203902. PMID:37555058.
- Yang Y, Cheng J, Liu C, Zhang X, Ma N, Zhou Z, et al. Gut microbiota in women with polycystic ovary syndrome: an individual based analysis of publicly available data. EClinicalMedicine. 2024 Oct 18;77:102884. doi:10.1016/j.eclinm.2024.102884. PMID:39469535.
- Liang Z, Di N, Li L, Yang D. Gut microbiota alterations reveal potential gut-brain axis changes in polycystic ovary syndrome. J Endocrinol Invest. 2021 Aug;44(8):1727-1737. doi:10.1007/s40618-020-01481-5. PMID:33387350.
- Chen F, Chen Z, Chen M, Chen G, Huang Q, Yang X, et al. Reduced stress-associated FKBP5 DNA methylation together with gut microbiota dysbiosis is linked with the progression of obese PCOS patients. NPJ Biofilms Microbiomes. 2021 Jul 15;7(1):60. doi:10.1038/s41522-021-00231-6. PMID:34267209.
- Wang F, Xie N, Wu Y, Zhang Q, Zhu Y, Dai M, et al. Association between circadian rhythm disruption and polycystic ovary syndrome. Fertil Steril. 2021 Mar;115(3):771-781. doi:10.1016/j.fertnstert.2020.08.1425. PMID:33358334.
- Heydari T, Ramdass PVAK. Circadian rhythm disruption and polycystic ovary syndrome: a systematic review and meta-analysis. AJOG Glob Rep. 2025 Mar 20;5(2):100479. doi:10.1016/j.xagr.2025.100479. PMID:40292350.
- Evans AT, Vanden Brink H, Lim JS, Jarrett BY, Lin AW, Lujan ME, et al. Overnight Melatonin Concentration and Sleep Quality Are Associated with the Clinical Features of Polycystic Ovary Syndrome. Biomedicines. 2023 Oct 12;11(10):2763. doi:10.3390/biomedicines11102763. PMID:37893137.
- Stefanaki C, Bacopoulou F, Livadas S, Kandaraki A, Karachalios A, Chrousos GP, et al. Impact of a mindfulness stress management program on stress, anxiety, depression and quality of life in women with polycystic ovary syndrome: a randomized controlled trial. Stress. 2015 Jan;18(1):57-66. doi:10.3109/10253890.2014.974030. PMID:25287137.
- Nasiri M, Monazzami A, Alavimilani S, Asemi Z. Modulation of hormonal, metabolic, inflammatory and oxidative stress biomarkers in women with polycystic ovary syndrome following combined (resistant and endurance) training: a randomized controlled trail. BMC Endocr Disord. 2025 Jan 2;25(1):1. doi:10.1186/s12902-024-01793-0. PMID:39748376.














Zostaw komentarz
Wszystkie komentarze są moderowane przed opublikowaniem.
Ta strona jest chroniona przez hCaptcha i obowiązują na niej Polityka prywatności i Warunki korzystania z usługi serwisu hCaptcha.