Stres a miesiączka – jak przewlekły stres zaburza cykl, hormony i nasila bolesne miesiączki
Stres jest jednym z najsilniejszych, a jednocześnie najbardziej niedocenianych czynników zaburzających zdrowie hormonalne kobiet. Choć powszechnie wiadomo, że przewlekły stres negatywnie wpływa na samopoczucie, znacznie rzadziej mówi się o jego bezpośrednim wpływie na cykl miesiączkowy, owulację, poziom progesteronu oraz nasilenie bólu menstruacyjnego.
Z perspektywy endokrynologii stres nie jest jedynie „stanem psychicznym” – to konkretna kaskada reakcji hormonalnych, która może realnie hamować płodność i destabilizować cykl. Warto przy tym pamiętać, że jednym z najważniejszych wskaźników zdrowia hormonalnego kobiety jest sama owulacja. Jeśli chcesz lepiej zrozumieć, dlaczego jej obecność jest tak istotna dla równowagi całego organizmu, zajrzyj również do artykułu: Owulacja a zdrowie hormonalne.
Oś stresu i hormony – co dzieje się w organizmie kobiety?
Centralnym mechanizmem odpowiedzi na stres jest oś podwzgórze–przysadka–nadnercza (HPA). W sytuacji przewlekłego obciążenia organizm priorytetowo traktuje produkcję kortyzolu – głównego hormonu stresu.
I właśnie tutaj pojawia się kluczowy problem.
Mechanizm „kradzieży progesteronu” – sedno zaburzeń cyklu
Wszystkie hormony steroidowe – w tym progesteron, estrogeny i kortyzol – powstają z jednego wspólnego prekursora: pregnenolonu.
W warunkach przewlekłego stresu:
- organizm „przekierowuje” pregnenolon w stronę produkcji kortyzolu,
- zmniejsza się dostępność pregnenolonu do syntezy progesteronu,
- dochodzi do tzw. kradzieży progesteronu (progesterone steal).
Efekt?
- obniżony poziom progesteronu,
- zaburzenia fazy lutealnej,
- cykle bezowulacyjne,
- dominacja estrogenowa,
- nasilone PMS i bolesne miesiączki.
Progesteron jest hormonem przeciwzapalnym, rozkurczowym i stabilizującym układ nerwowy. Jego niedobór sprzyja silniejszym skurczom macicy, nadprodukcji prostaglandyn i zwiększonej percepcji bólu.
Jak stres wpływa na miesiączki i cykl?
Przewlekły stres może prowadzić do:
- nieregularnych cykli miesiączkowych,
- bolesnych miesiączek (dysmenorrhea),
- nasilonego PMS,
- plamień przedmiesiączkowych,
- skrócenia fazy lutealnej,
- zahamowania owulacji,
- czynnościowego podwzgórzowego zaniku miesiączki (FHA).
W praktyce klinicznej bardzo często obserwuje się sytuację, w której brak miesiączki lub silny ból menstruacyjny nie wynika z choroby strukturalnej, lecz z przewlekłego przeciążenia osi stresu. Co więcej, przewlekły stres często pogłębia także zaburzenia metaboliczne, takie jak insulinooporność, które same w sobie mogą destabilizować cykl. O tym mechanizmie piszemy szerzej w artykule: Insulinooporność u kobiet – 3 proste kroki dla hormonów i cyklu.
Stres to nie tylko „emocje” – lista biologicznych stresorów
Warto podkreślić, że dla organizmu stresorem są nie tylko czynniki psychiczne. Do najczęstszych stresorów hormonalnych należą:
- restrykcyjne diety i niedojadanie,
- diety głodówkowe i długotrwałe posty,
- niedobory składników odżywczych (magnez, żelazo, witamina B12, białko),
- nadmiar cukru i żywności wysoko przetworzonej,
- niedosypianie i zaburzenia rytmu dobowego,
- nadmierna, intensywna aktywność fizyczna bez regeneracji,
- nieleczone choroby przewlekłe (PCOS, choroby tarczycy, insulinooporność),
- przewlekłe stany zapalne, infekcje, próchnica.
Każdy z tych czynników aktywuje oś HPA, zwiększając zapotrzebowanie na kortyzol – kosztem hormonów płciowych. Warto pamiętać, że przewlekły stan zapalny dodatkowo nasila ból menstruacyjny i objawy cyklu. Dlatego tak duże znaczenie mają składniki działające przeciwzapalnie i regulujące gospodarkę hormonalną – więcej o tym przeczytasz w artykule: Kurkumina a zdrowie hormonalne kobiet.
Stres a bolesne miesiączki – dlaczego ból się nasila?
Przewlekły stres:
- zwiększa stan zapalny,
- nasila produkcję prostaglandyn,
- obniża próg bólu,
- pogarsza regenerację układu nerwowego,
- obniża poziom progesteronu.
W efekcie skurcze macicy są silniejsze, bardziej bolesne i dłużej trwające. Dlatego u wielu kobiet redukcja stresu prowadzi do realnego zmniejszenia bólu miesiączkowego, nawet bez interwencji farmakologicznych.
Dlaczego podejście całościowe jest kluczowe?
W zaburzeniach hormonalnych bardzo często „wszystko wygląda dobrze na papierze”, a objawy utrzymują się latami. W takich przypadkach stres bywa brakującym elementem układanki.
Bez jego regulacji:
- suplementacja działa słabiej,
- dieta nie przynosi oczekiwanych efektów,
- cykl nie chce się ustabilizować.
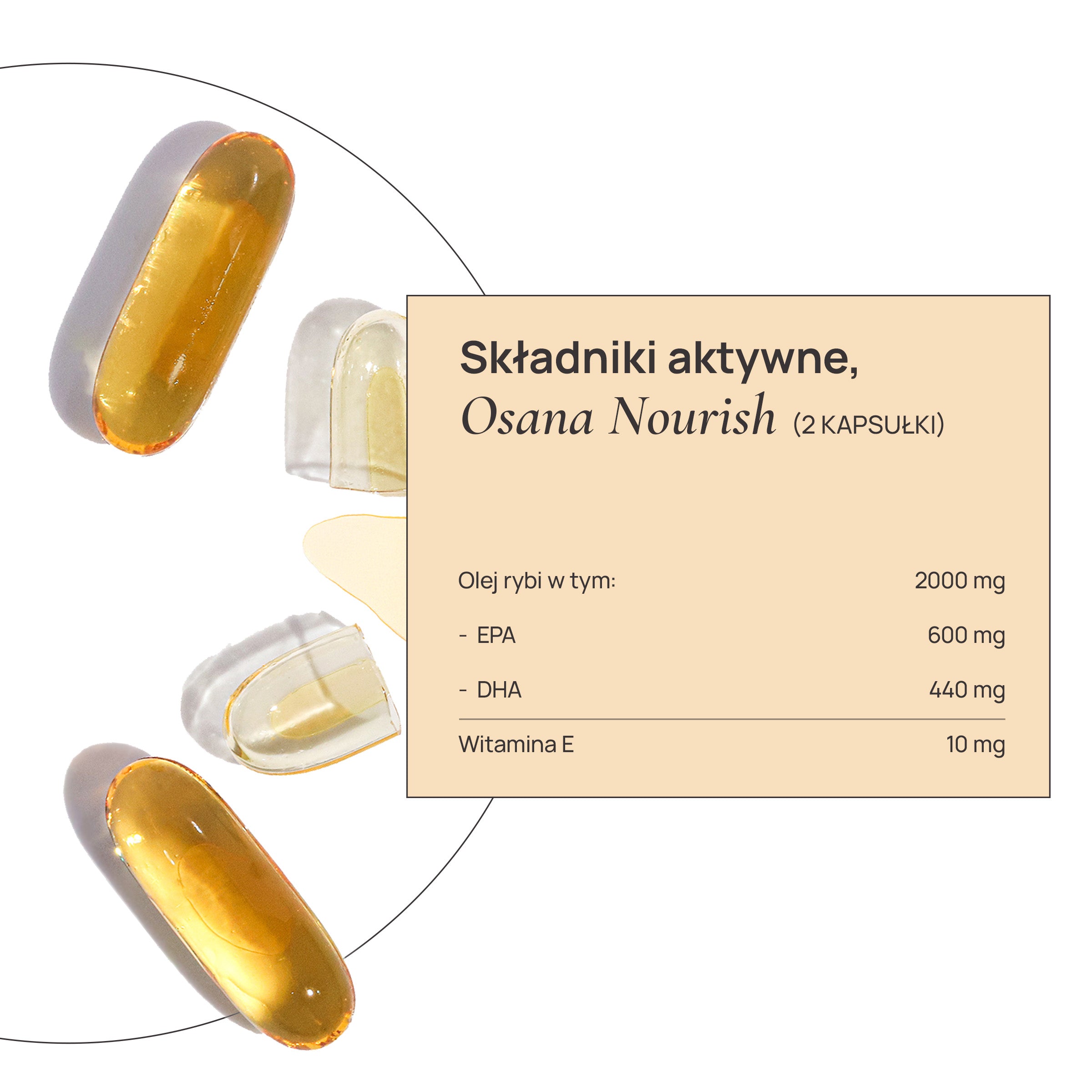
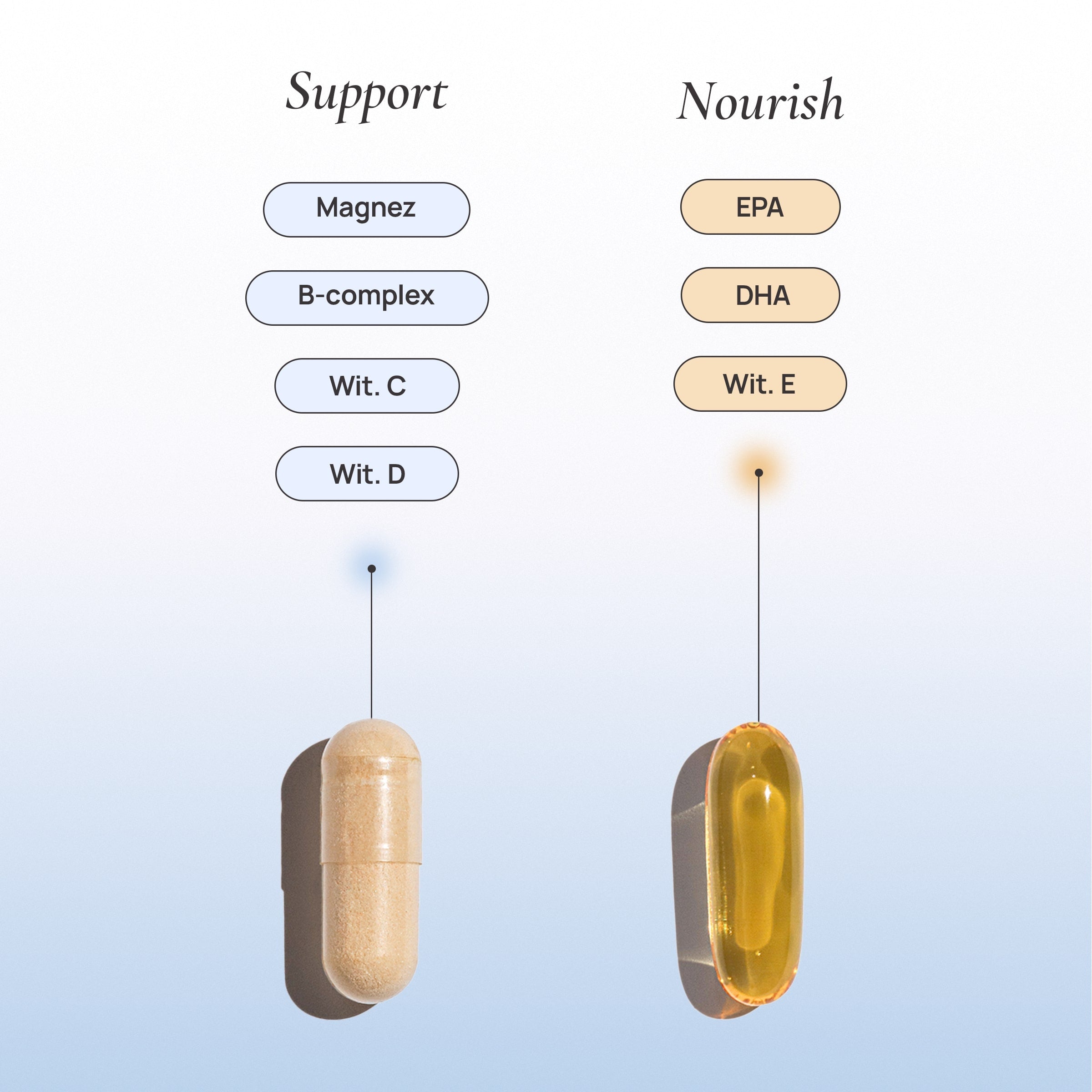
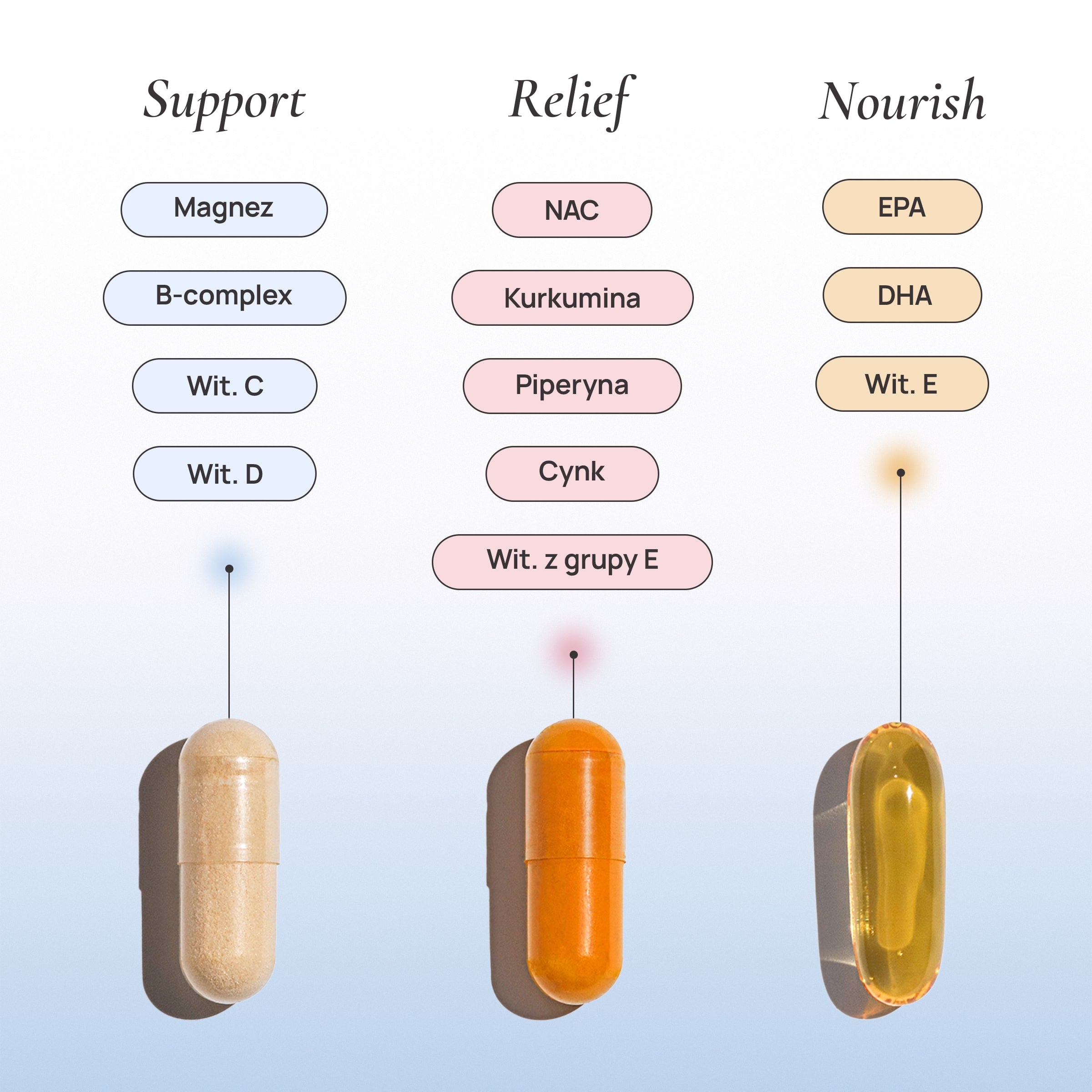
Wsparcie organizmu kobiet – Osana Trio
Z myślą o kobietach zmagających się z bolesnymi miesiączkami, zaburzeniami cyklu i przewlekłym stresem, Osana Trio zostało zaprojektowane jako kompleksowe wsparcie organizmu w warunkach przeciążenia hormonalnego i zapalnego.
Formuły Osana uwzględniają składniki wspierające:
- regulację osi stresu,
- redukcję stanu zapalnego,
- równowagę hormonalną,
- komfort cyklu miesiączkowego.
W Osana całościowe podejście do zdrowia kobiet stanowi fundament tworzenia suplementów – nie tylko pod kątem objawów, ale również ich przyczyn.
Podsumowanie
Stres:
- realnie zaburza produkcję progesteronu,
- może prowadzić do bolesnych i nieregularnych miesiączek,
- jest jedną z głównych przyczyn cykli bezowulacyjnych i FHA.
Zrozumienie mechanizmu „kradzieży progesteronu” pozwala spojrzeć na cykl miesiączkowy nie jak na problem „do zniesienia”, lecz jako ważny wskaźnik kondycji całego organizmu.
Bibliografia
- Berga SL, Loucks TL. Use of cognitive behavior therapy for functional hypothalamic amenorrhea. Ann N Y Acad Sci. 2006;1092:114–129.
- Gordon CM, Ackerman KE, Berga SL. Functional hypothalamic amenorrhea: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2017;102(5):1413–1439.
- Chrousos GP. Stress and disorders of the stress system. Nat Rev Endocrinol. 2009;5(7):374–381.
- Raison CL, Miller AH. The evolutionary significance of depression in pathogen host defense. Nat Rev Immunol. 2013;13(9):617–629.
- Nattiv A, Loucks AB, Manore MM, et al. The female athlete triad. Med Sci Sports Exerc. 2007;39(10):1867–1882.
- Kinsey-Jones JS, Li XF, Knox AM, et al. Down-regulation of hypothalamic kisspeptin and its receptor in stress-induced reproductive suppression in the female rat. J Neuroendocrinol. 2009;21(1):20–29.
- Whirledge S, Cidlowski JA. Glucocorticoids, stress, and fertility. Minerva Endocrinol. 2010;35(2):109–125.
- Toufexis DJ, Rivarola MA, Lara H, Viau V. Stress and the reproductive axis. J Neuroendocrinol. 2014;26(9):573–586.








![[e-book] Jak odzyskać równowagę hormonalną? E-BOOK_JAK_ODZYSKA_RWNOWAG_HORMONALN14857739829572E-BOOK-JAK-ODZYSKAC-ROWNOWAGE-HORMONALNAe-book_Jak_odzyska_rwnowag_hormonaln_Nowy_ebook_Okladka_OSANA72331835113796 OSANA](http://osana.pl/cdn/shop/files/E-BOOK_JAK_ODZYSKA_RWNOWAG_HORMONALN14857739829572E-BOOK-JAK-ODZYSKAC-ROWNOWAGE-HORMONALNAe-book_Jak_odzyska_rwnowag_hormonaln_Nowy_ebook_Okladka_OSANA72331835113796.jpg?v=1774202612&width=2481)






Zostaw komentarz
Wszystkie komentarze są moderowane przed opublikowaniem.
Ta strona jest chroniona przez hCaptcha i obowiązują na niej Polityka prywatności i Warunki korzystania z usługi serwisu hCaptcha.